张家墅医生的科普号
- 精选 听神经瘤就诊指南二
听神经瘤手术近年来有什么变化趋势? 最近有个趋势,中小型听神经瘤的诊断和检出率和过去相比有明显升高。这就带来了治疗策略的选择和治疗手段的多样化。目前,听神经瘤治疗方法主要有三种:第一、观察和定期随访,主要针对中小型听神经瘤患者和术前有听力功能的患者;第二、手术治疗,主要针对大型或巨大型听神经瘤病例;第三、立体定向放射外科,包括伽玛刀、射波刀。虽然放射外科更微创、神经保留率相比手术高一些,但使用放射外科治疗也要慎重,因为肿瘤复发率明显高于手术,而且复发后肿瘤与神经的粘连程度会明显增加。若再次手术会明显降低神经功能保留率。 中小型听神经瘤可以观察,那从观察到手术,临界点是什么? 观察也是有前提的,首次诊断后,每六个月要随访一次进行磁共振增强扫描,以后每隔一年磁共振增强扫描检查一次。干预的指标有两个。第一、如果肿瘤出现进行性增大,到2.5-3公分,就要停止观察,建议进行干预;第二、如果观察期间,患者的听力出现进行性的损害或者丧失听力,可以停止观察,建议下一步的治疗。 术后复发怎么办? 如果复发肿瘤的体积比较小,小于2-3公分左右,可以建议患者考虑放射外科治疗,来控制肿瘤生长。如何患者首次治疗是放射外科,那复发后建议首选手术治疗,但因为放射外科治疗后肿瘤和神经粘连严重、肿瘤质地变硬等因素,就很难进行全切除了,为了保护神经功能,只能选择次全切除或近全切除。 哪些类型听神经瘤适合内镜手术? 内镜在听神经瘤中的优势,主要是处理在内听道内的肿瘤,这个部位显微镜的视野,很难清晰观察的。内镜可以变换不同角度,更为清晰地观察。不足之处是,内镜后部是术者的视觉盲区,需要术者对局部解剖有深刻的认识,才能保障手术安全,不至于损伤内镜后部的重要结构。 多模态及DTI神经重建技术最新进展? 所谓多模态是在传统影像学基础上,增加一些序列和扫描方式,比如DTI技术、磁共振薄层扫描的SPACE序列、内听道水成像,还包括能显示代谢信息的磁共振波谱序列、PET等,多模态就是将这些整合到一起,更好地显示病变多维的信息。301医院神经外科于2009年在国内率先引进术中高场强磁共振和多模态导航系统,也是国内较早开始多模态神外手术的科室。从2009年就开始在功能区胶质瘤中应用DTI技术,后来逐渐应用到听神经瘤等手术中。通过多模态技术,可以在术前尽可能多地了解肿瘤和神经的位置关系,如用DTI技术重建面神经,我们的初步研究显示,面神经重建准确率在90%左右。现在还出现了高分辨DTI即DSI,能够进一步提高颅神经重建的准确率。现在镜下导航的技术已经非常成熟,可以把神经和肿瘤的相对位置关系实时投射到显微镜下,但颅神经导航的准确性还有待进一步评估和验证。 耳蜗神经动作电位监测等最新进展 ? 术中神经电生理监测,在听神经瘤手术中,目的是保护颅神经及脑干功能,重点是面听神经功能的保护。常用监测技术包括肌电图、脑干听觉诱发电位、体感诱发电位和运动诱发电位。其中,肌电图是神经电生理监测成熟技术之一,肌电图分为自发肌电图和触发肌电图,自发肌电图用于观察手术操作及器械等对神经的刺激,避免神经损伤;触发肌电图是用神经探头直接刺激,来定位和区分面神经、三叉神经及其他颅神经。近年来,301神经外科团队开展了经颅面神经运动诱发电位监测来评估面神经功能的完整性,这种监测方法是经头皮电极刺激面神经对应的运动皮质区,引发面神经所支配的相应肌肉产生复合肌肉动作电位,可发现术中面神经功能是否受损,降低面瘫的发生率。听力监测目前常用的方法是脑干听觉诱发电位,正常人可以记录到Ⅰ-Ⅶ波的波峰,术中监测一般使用Ⅰ、Ⅲ、Ⅴ波来指导手术、监测听力和脑干功能,手术中,诱发电位的波幅降低、潜伏期延长有指导意义。但这种监测技术信号处理时间偏长,对听觉损伤反馈不够及时。近年来,我们还开展了耳蜗神经动作电位监测,它的信号处理基本没有延迟,对听觉损伤反馈及时。因为没有现成的电极,目前这项技术开展的很少。但我们通过自制电极和应用单头刺激器来实现对耳蜗神经功能的持续监测及神经走形的定位和描绘,对听神经瘤手术中听力的保留具有很大的帮助。在以后的工作中,我们将进一步完善听觉动作电位的监测方法及电极的研发,并与耳鼻喉科合作开展耳蜗电图监测,进一步提高听力保留率;同时,将自制电极进行面神经脑干端诱发复合肌肉动作电位的持续监测,为术中面神经功能的评估提供更直接有效的手段。
张家墅 副主任医师 中国人民解放军总医院第一医学中心 神经外科1244人已读 - 精选 听神经瘤就诊指南一
听神经瘤手术是神外一个“古老”的手术,今天为何关注? 我们今天关注听神经瘤。第一、听神经瘤并不少见,约占颅内肿瘤8%;第二、听神经瘤是良性病变,并不是恶性肿瘤;第三、听神经瘤部位又很特殊,和神经、血管、脑干等等重要结构交织在一起;第四、听神经瘤确实给病人带来了痛苦,如听力等功能受损。 对听神经瘤需要有哪些正确认识? 患者通常对脑瘤很恐惧,以为是不治之症。其实,现在的神外手术治疗听神经瘤后,大部分患者可以治愈,可以重返社会。 为何叫听神经瘤? 患者通常以听力下降起病,所以久而久之就被叫成了听神经瘤,其实听神经瘤不仅仅涉及听神经,而是一组神经,包括耳蜗神经、面神经、前庭神经。真正的听神经瘤起源应该是前庭神经,而不是耳蜗神经。 听神经瘤手术的历史? 听神经瘤手术是一个很古老的手术,第一例听神经瘤手术在120年前完成。后来出现了听神经瘤手术历史上划时代的大师的Cushing和Dandy,他们通过后颅窝开颅切除肿瘤,受制于当时的技术条件,术后的并发症很多,还谈不上面神经和听神经的保留。 听神经瘤如何选择手术入路? 上世纪四十年代年代,听神经瘤的手术和诊断相对比较成熟,大概是两种手术方案,一种是开颅并从听神经近脑干端向内耳孔方向切除肿瘤,包括乙状窦后入路等;第二种是从内耳孔起步向内切除肿瘤,包括迷路入路、颞骨入路等。发展到今天,也无非这两个入路方向。 如何保留神经功能? 进入上世纪70年代,随着技术进步,听神经瘤手术不仅仅要求切除肿瘤,还要求保留面神经功能,甚至听神经的功能。发展到今天,面神经解剖保留率已经在95%以上,面神经功能保留也达到了70%左右;听神经保留要看肿瘤大小等因素,早期且肿瘤体积小的情况下,听神经功能也可以实现保留。 听神经瘤的治疗,是否可以选择放射外科(伽玛刀)? 放射外科是听神经瘤治疗的有效补充,但主流观点认为,无论听神经瘤体积大小,都应该首选手术。如果患者不愿意接受手术,且听神经瘤体积小于2.5cm的,可以考虑伽马刀治疗。从我们的经验看,也有伽马刀治疗后肿瘤长期不生长的,但肿瘤完全消失的还未见到。 乙状窦后入路和迷路入路的选择? 这主要与个人专业领域有关,乙状窦后入路对神经外科来说驾轻就熟,经颅先分离脑干这一侧,对于脑干等功能的保护有其优势。特别适合术前有可用听力和肿瘤体积大主要位于颅内的患者。迷路入路主要是耳鼻喉科在做,也有一部分神经外科在做。迷路入路适合于体积小且肿瘤主体位于内听道内的患者。 术中如何保护面神经和听神经功能? 第一是术前要能够大概判断面神经、听神经和肿瘤的位置关系;第二是术中解剖要绝对熟练;第三是术中电生理监测非常重要,尤其在分离肿瘤内侧腹侧时,要不停听取电生理监测反馈。术中最好能先找到面神经和听神经,从脑干起始部位逐渐分离,分离全过程中都要小心,尤其在内耳孔部位要尤其注意保护功能。 术中切断神经怎么办? 在神经都能看清楚的情况下,如果术中切断了,可以当即重建,术后也能获得很好的效果。我自己也做过很多术中神经重建手术,可以用蛋白胶粘,也可以直接缝合。如果不能直接缝合,可考虑再择期行神经吻合修复手术。 听神经瘤中的DTI等技术的进展? 听神经瘤的DTI神经重建,在过去的技术条件下几乎没有可能。现在对精细的神经结构,也需要进一步研究。为什么大家对DTI很感兴趣,因为用一般影像学技术是无法在术前重建出面神经、耳蜗神经和前庭神经的走行情况以及与肿瘤的位置关系。但目前将DTI用在颅神经重建上,为手术提供参考,对现有的影像学技术而言,可能还是一个挑战。保留神经涉及到患者术后的面神经等功能恢复,如果处理不好,会对患者生活质量产生很大影响,所以我们如此重视神经的保留。保留神经就要了解神经,这也是我们对DTI重视的原因。 把DTI重建影像投射到显微镜目镜下,在听神经瘤术中能准确定位面神经的位置吗? 现在的技术还未成熟到这个阶段,尤其是在桥小脑角部位实现还有困难。目前,如何在术中看到肿瘤前,知道神经藏在什么位置。可以借助术前获得的重建知识和虚拟现实增强技术,同时利用实时神经刺激技术,加上术者大脑中勾画出的空间位置。这三点就可以让我们大概了解神经的走行范围和肿瘤之间的关系。
张家墅 副主任医师 中国人民解放军总医院第一医学中心 神经外科1969人已读 - 精选 立体定向活检手术简介
明确的组织病理学诊断是临床治疗的基础,是医生决定是否手术以及后续治疗(放化疗)的依据。对于诊断不明确的病灶(影像学表现不典型、位于脑深部或功能区、脑内多发弥散病灶)可以采用立体定向活检手术,明确病理诊断,为制定下一步治疗方案提供依据。 很多患者对立体定向活检手术缺乏了解,听说是开颅手术内心比较紧张和抗拒,导致血压升高、影响术后恢复。现就一例立体定向活检手术为例,让大家对此有一个感性认识。 首先,术前医生会根据患者的影像学资料,通过专业软件重建出病灶以及周围的重要结构,根据重建的图像,避开重要结构,设计穿刺路径,如下图。 然后,根据病变部位及穿刺路径,在头皮上画出切口的标记线,通常只有3-4cm长。消毒后切开头皮,用器械向两边撑开皮肤,然后开颅钻在颅骨上打一个孔。 在导航的引导下,如下图 用专业的活检装置取病变组织,并送病理检查,如下图 取完后,术中磁共振扫描以判断所取组织位置是否理想,有无出血等。确认后便可关颅,手术结束。 仅仅7mm的病变也可以取到组织并送病理检查,而且整个手术出血量仅5-10ml。术后患者根据病理结果进行化疗后 ,病变消失。 立体定向活检手术相比于传统开颅手术,创伤小、风险小、作用大。通过立体定向活检手术明确颅内病变性质,为后续治疗提供依据。希望患者及家属通过这简短的介绍,消除心中的疑惑和顾虑,与医生一起并肩作战,争取早日战胜病魔。
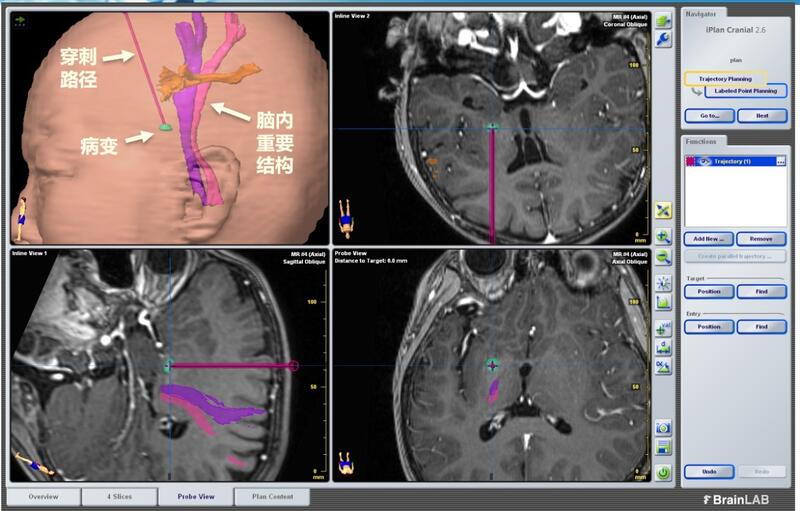 张家墅 副主任医师 中国人民解放军总医院第一医学中心 神经外科6254人已读
张家墅 副主任医师 中国人民解放军总医院第一医学中心 神经外科6254人已读 - 精选 得了中枢神经系统淋巴瘤怎么办?
1、什么是中枢神经系统淋巴瘤? 是指累及中枢神经系统的淋巴瘤,根据来源可分为两类:(1)仅累及中枢神经系统而身体其他部位未发现病灶的原发性中枢神经系统淋巴瘤(PCNSL);(2)全身其他部位的淋巴瘤转移至脑内 2、我为什么会得这种病? 目前医学研究还无法准确解释原发性中枢神经系统淋巴瘤(PCNSL)的发病原因,但免疫功能的改变是PCNSL最显著的危险因素,如存在免疫缺陷、EB病毒感染、自身免疫病等。除此之外,免疫功能正常的发病率也在逐年提高,尤其是在中老年人中。 3、原发性中枢神经系统淋巴瘤有哪些常见症状? 该病病程相对较短,常于数周内出现症状,症状多样,常因受累部位不同而不同。最常见的症状为: (1)局灶性神经功能障碍:肢体感觉异常、面部感觉异常等 (2)神经精神症状:抑郁、情感淡漠、精神病性症状、意识模糊、记忆障碍、思维迟钝和幻视等 (3)颅内压增高:头痛、呕吐、视力模糊 (4)癫痫发作 (5)眼部症状:视物朦胧/模糊、视力改变、飞蚊症或幻视 4、原发性中枢神经系统淋巴瘤需要做哪些检查? 原发性中枢神经系统淋巴瘤检查重点在于明确身体其他部位有无淋巴瘤,完整详细的评估是该病诊断及治疗的基础 (1)颅脑MRI,必要时可行全身PET-CT/MRI (2)脑脊液检查 (3)眼科检查 (4)对男性进行睾丸体格检查和超声检查 (5)骨髓及血液相关检查 5、为什么要选择立体定向穿刺活检? 原发性中枢神经系统淋巴瘤对放化疗十分敏感,一般不建议手术全切除。明确的病理结果是后续治疗的基础。该病好发于胼胝体、基底节、脑室周围等脑深部区域,开颅活检创伤大、风险高、且不能明显改善患者预后,而立体定向活检创伤小、术后恢复较快,非常适合于脑深部病变,可获得足量的肿瘤组织用于确定诊断,同时进行疾病分型,基因测序等,指导后续的治疗。 6、原发性中枢神经系统淋巴瘤治疗目的有哪些? 治疗目的主要在于延长生存期,一定程度上改善患者预后,提高生活质量。 7、原发性中枢神经系统淋巴瘤治疗手段有哪些? 原发性中枢神经系统淋巴瘤的治疗需要多学科合作,经过立体定向活检确定病理类型后应转入血液科、肿瘤科等相关科室进行后续治疗。 8、定期随访有哪些重要作用? 初始治疗结束后并不意味着治愈,患者应间隔一段时间进行疗效评估,密切关注疾病复发,评估治疗相关毒性等。规范化诊疗至少应包括病理诊断、初始治疗、巩固治疗及定期随访等。
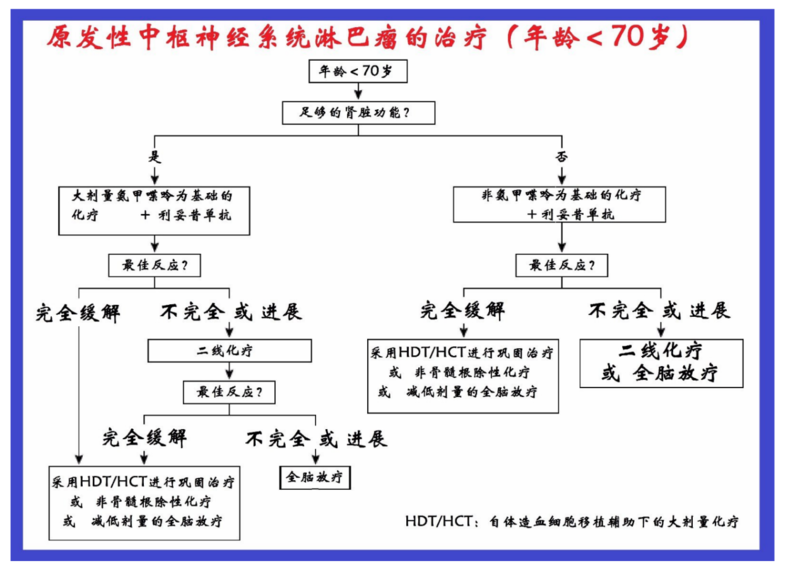 张家墅 副主任医师 中国人民解放军总医院第一医学中心 神经外科3342人已读
张家墅 副主任医师 中国人民解放军总医院第一医学中心 神经外科3342人已读 - 医学科普 题目:头晕、耳聋、耳鸣,警惕听神经瘤!
前言:无须对听神经瘤“谈瘤色变”,患者往往对脑瘤很恐惧,以为是不治之症,害怕开颅手术,更担心术后“非死即残”。其实现在的神经外科手术已经今非昔比。大部分听神经瘤患者术后可以治愈,并重返社会。30个问题:1. 什么是听神经瘤?答:听神经瘤是起源于前庭神经施旺细胞的肿瘤2. 听神经瘤是如何分类的?答:肿瘤按照直径分为巨大(4厘米以上)、大(3-4厘米)、中(1-3厘米)和小型(1厘米以下)3. 听神经瘤是长在听神经上的肿瘤吗?听神经瘤好发于哪个部位?答:听神经瘤起源于前庭神经施旺细胞,好发于颅内桥脑小脑角区和内听道内。4. 听神经瘤发病率有多高?答:约占颅内肿瘤的8%,发病率0.2-1.7/10万5. 哪些人群容易患上听神经瘤?儿童得听神经瘤的机率大吗?答:中年高发,40-60岁之间。儿童发病率低。6. 听神经瘤是良性还是恶性肿瘤?会发生恶变吗?答:良性肿瘤,极少发生恶变。7. 听神经瘤是否与遗传因素有关?听神经瘤的发病原因是什么?答:有一定相关性,特别是神经纤维瘤病是一种常染色体显性遗传疾病。8. 患上听神经瘤会有哪些症状?答:最常见是耳聋和耳鸣。9. 患者有头晕、听力下降、耳鸣的症状就一定是患有听神经瘤吗?答:不一定。需要进一步进行头颅磁共振检查。10. 听神经瘤该如何与相似症状的疾病进行鉴别诊断?答:需要与一些耳鼻喉科疾病如美尼尔病、耳石症等鉴别。11. 听神经瘤患者需要做哪些检查?答:听力学检查、头颅磁共振检查、颞骨CT检查等。12. 听神经瘤如果不及时治疗,会给患者造成哪些危害?会威胁生命吗?答:肿瘤逐渐生长可能压迫脑干造成走路不稳、吞咽困难,压迫中脑导水管和四脑室造成脑积水,引起认知功能下降、大小便失禁,严重者可以危及生命。13. 听神经瘤都有哪些治疗方法?答:手术切除、立体定向放射外科等等。14. 听神经瘤可以完全治愈吗?答:是可以完全治愈的。15. 哪些听神经瘤的患者需要接受手术治疗?答:肿瘤造成听力损害、压迫脑干等正常神经结构。16. 听神经瘤手术是开颅手术吗?答:是一种后颅窝开颅手术。17. 听神经瘤手术能微创吗?答:现在大部分听神经瘤手术通过微创手术完成。18. 听神经瘤手术过程需要多长时间?答:主要取决于肿瘤体积大小,平均需要3-4个小时。19. 听神经瘤手术难点在哪里?答:手术难点在于如何保留重要神经基础上全切除肿瘤。20. 听神经瘤手术会给患者留下后遗症吗?答:大部分患者术后不会有后遗症,极少数患者可能会有面瘫等后遗症。21. 听神经瘤手术会引起面瘫吗?机率高不高?手术后患者出现面瘫怎么办?答:术后主要风险就是面瘫,发生概率并不高,而且出现面瘫目前可以通过神经吻合重建方法治疗。22. 听神经瘤手术切除后,切除部分还会再长吗?答:理论上是可能复发和再生长的,目前统计复发概率是5%。23. 听神经瘤切除后,再次生长该如何处理?答:肿瘤复发或再次生长还可以手术切除或者选择立体定向放射外科。24. 术后患者能够恢复正常生活工作吗?答:术后绝大多数患者可以回归正常生活工作。25. 患者手术后需要住院多长时间?答:术后需要7天左右。26. 术后患者需要注意什么问题?答:术后需要早期活动锻炼,如果出现面瘫可以早期康复训练和高压氧等治疗。27. 团队听神经瘤每年完成多少例听神经瘤手术?答:每年完成100例以上听神经瘤手术。28. 团队手术效果怎么样?答:手术效果很好,特别是面神经和听力保留率达到国内领先水平。29. 团队有哪些特色技术?答:在国内较早开展面神经运动诱发电位,术中耳蜗神经动作电位监测等技术。30. 听神经瘤应该如何预防?答:应该定期查体,出现听力下降等应该及早排查就医。
张家墅 副主任医师 中国人民解放军总医院第一医学中心 神经外科679人已读 - 案例 基底节区巨大脑肿瘤
治疗前患者头痛、呕吐等颅内高压症状,右侧肢体力弱,混合型生殖细胞瘤复发,化疗不敏感,放疗剂量达上限治疗中导航荧光辅助下基底节巨大肿瘤切除术治疗后治疗后30天术后头痛、呕吐症状消失,右侧肢体肌力恢复正常
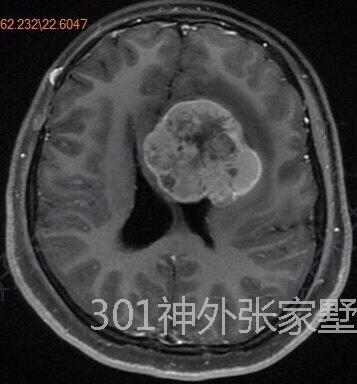 张家墅 副主任医师 中国人民解放军总医院第一医学中心 神经外科555人已读
张家墅 副主任医师 中国人民解放军总医院第一医学中心 神经外科555人已读 - 案例 小型听神经瘤手术
治疗前中年男性,因肿瘤侧耳鸣发现小型听神经瘤,直径小于1厘米,术前肿瘤侧听力基本正常,仅高频区域下降治疗中采用微创直切口右侧枕下乙状窦后入路,术中采用电生理监测保护耳蜗和面神经功能,切除肿瘤同时成功保留面和耳蜗神经治疗后治疗后7天术后听力正常,听力检查提示听力完全同术前水平,耳鸣比术前减轻,面神经功能完全正常,肿瘤切除彻底
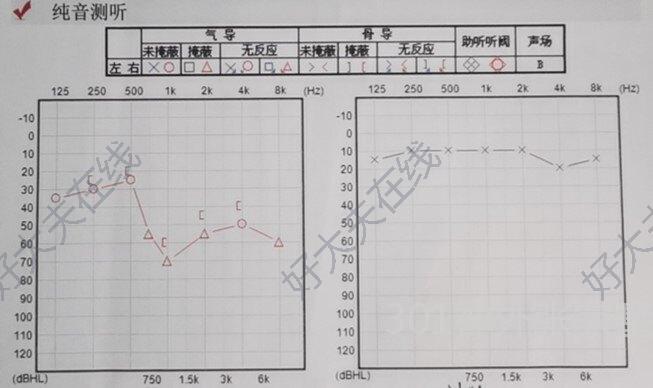 张家墅 副主任医师 中国人民解放军总医院第一医学中心 神经外科645人已读
张家墅 副主任医师 中国人民解放军总医院第一医学中心 神经外科645人已读 - 案例 大型听神经瘤手术
治疗前青年女性,肿瘤最大直径3.2厘米,属于大型听神经瘤,术前肿瘤侧听力减退伴耳鸣治疗中采用经典枕下右侧乙状窦后入路,电生理监测协助辨别和保护面神经、考虑年轻女性美观和隐私需要,术中采用局限术区剃发,保留大部头发,微创耳后直切口治疗后治疗后90天术后面神经功能完全正常,肿瘤侧耳鸣消失,复查影像提示肿瘤切除彻底,未见复发
 张家墅 副主任医师 中国人民解放军总医院第一医学中心 神经外科107人已读
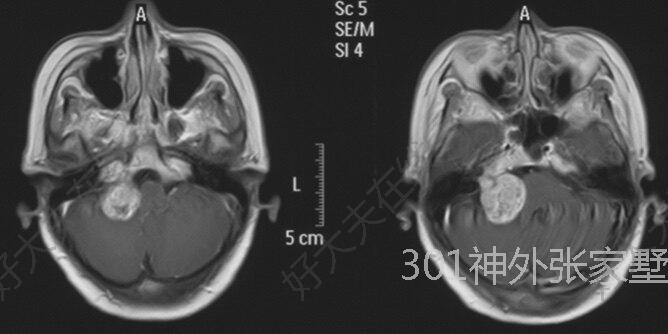
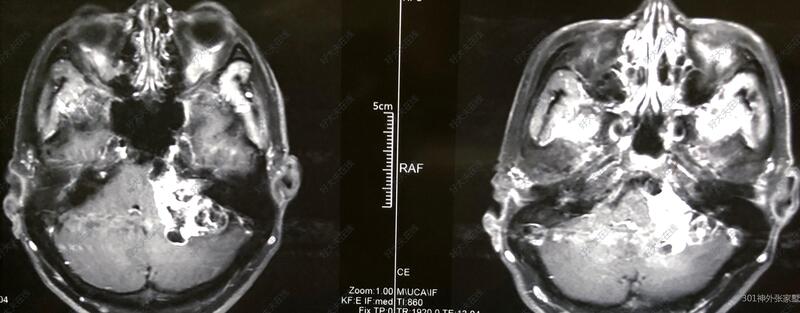
张家墅 副主任医师 中国人民解放军总医院第一医学中心 神经外科107人已读 - 案例 巨大听神经瘤手术
治疗前患者肿瘤最大直径5厘米,属于巨大听神经瘤,术前肿瘤侧听力已丧失,手术目的是全切除肿瘤同时保留面神经功能,但想达到这一目标难度很大,术者面临巨大挑战治疗中采用经典侧卧位左侧枕下乙状窦后入路显微手术,术中借助电生理监测协助辨别和保护面神经治疗后治疗后90天术后面神经功能完全正常,复查影像提示肿瘤切除彻底,未见复发
 张家墅 副主任医师 中国人民解放军总医院第一医学中心 神经外科149人已读
张家墅 副主任医师 中国人民解放军总医院第一医学中心 神经外科149人已读 - 医学科普 松果体区肿瘤
【疾病概述】 ● 松果体区肿瘤在儿童的发病率较成年人高,约占儿童颅内肿瘤的的3-8%,而成人占的比例≤1%。 ● 生殖细胞肿瘤,室管膜瘤以及松果体细胞肿瘤容易通过脑脊液发生转移。 ● 松果体细胞肿瘤:松果体细胞瘤起源于松果体上皮细胞,是一种分化较好的肿瘤。松果体母细胞瘤是一种恶性肿瘤,认为是原始神经外胚层肿瘤。此两者都起源于松果体的腺组织,都能通过脑脊液发生转移,对与放疗都是敏感的。 ● 生殖细胞肿瘤:生殖细胞肿瘤中枢神经系统发生时常位于中线部位如鞍上和松果体区,男性以松果体区多见,女性则以鞍上多见。除了良性(成熟)畸胎瘤以外,所有的颅内生殖细胞肿瘤都可能通过脑脊液发生转移。(1)生殖细胞瘤:起源性腺或中枢神系统的的原始生殖细胞的恶性肿瘤。(2)非生殖细胞肿瘤包括:畸胎瘤、胚胎性癌、内胚窦瘤(卵黄囊瘤)及绒毛膜癌。 ● 肿瘤标记物:生殖细胞肿瘤在脑脊液中特征性产生肿瘤标记物,如βhCG和AFP。脑脊液中βhCG升高与绒毛膜癌、胚胎性癌相关。在生殖细胞瘤患者中部分(10%左右) 由于含有合胞体滋养层成份可出现βHCG 的轻度升高。 AFP的升高主要见于内胚窦瘤和卵黄囊瘤,也可出现于胚胎性癌和不成熟畸胎瘤。但是,许多肿瘤是混合细胞型,仅根据肿瘤标记物还不足以确诊松果体区肿瘤。 【诊断要点】 ● 几乎所有患者均出现颅内压增高,可伴有脑积水。 ● Parinaud综合征:1.瞳孔对光反射消失。2.眼球垂直同向运动障碍,特别是向上的凝视麻痹3.神经性耳聋4.小脑性共济失调[2]。 ● 性早熟:可能仅在患有绒毛膜癌或者生殖细胞瘤的男孩中出现,原因是肿瘤的合体滋养层细胞向脑脊液中分泌βhCG。 ● 影像学:松果体细胞瘤CT平扫为松果体区等或稍高密度肿块,边界较清楚,一般无钙化、坏死及囊变,瘤周无水肿带。MRI表现为T1、T2均为等信号或T2稍高信号,增强后肿瘤明显均匀强化。生殖细胞瘤CT表现为边界清楚的实性肿块,平扫等或略高密度,可发现钙化灶。MRI表现为T1等信号,T2稍高信号,增强明显强化,信号均匀。畸胎瘤因同时含有骨、软骨、牙齿、毛发、脂肪等成分,CT显示肿瘤边界欠清,内有散在点状、斑片状钙化影和低密度囊变坏死或脂肪影。MRI表现为T1、T2均呈混杂信号,增强肿块不均匀强化。 【鉴别诊断】 ● 表皮样囊肿:多位于桥小脑角区,偶尔发生在松果体区。CT平扫表现为类圆形、分叶状囊性低密度肿块。MRI多数呈T1低信号、T2高信号,DWI表现为高信号。 ● 星形细胞瘤:肿瘤常起源于脑干四叠体板、丘脑或第三脑室壁,少数来源于松果体内的星形细胞成分。星形细胞瘤的病理分级不同,其影像学表现有较大差别,CT平扫多为低密度,MR扫描T1低信号,T2为稍高信号,肿瘤无或轻度强化,也可表现为不均匀或环状强化。 ● 脑膜瘤:CT平扫为松果体区边界清楚的圆形高密度影。有时可见弧形钙化,增强扫描为均匀强化。MR呈稍长T1稍长T2信号,增强后扫描明显均匀强化,可见到“脑膜尾征”。 【治疗原则】 ● 松果体区肿瘤的最适方案至今尚存争议。 ● 脑积水:患者因脑积水引起急性脑疝时,可先行脑室外引流术(EVD)。部分患者在肿瘤切除后不需要进行分流(大约90%松果体区生殖细胞肿瘤的患者术后需要做分流)。建议先进行脑室镜下三脑室底造瘘及肿瘤活检术,既可解决脑积水的问题,又能获得病理诊断。 ● 立体定向技术:可以用于明确诊断(活检),或者治疗有症状的松果体区囊肿。 ● 放射治疗:具有争议。生殖细胞瘤对放疗和化疗非常敏感。对于高度恶性的肿瘤或者有证据证明有脑脊液的种植转移时需行脑脊髓放疗。对于患儿尽可能的避免放疗,年龄小于3岁的患儿可以进行化疗,等年龄增长能够对放疗耐受时,方可给予放射治疗。 ● 手术治疗 ■ 适应证:具有争议。一些作者认为大部分的肿瘤均可进行开颅手术治疗,(除了生殖细胞瘤,最好的治疗是放射治疗)。另外一些作者认为大约有25%的肿瘤适合行手术切除,例如: (1)对放疗不敏感,如恶性的非生殖细胞瘤的生殖细胞肿瘤;松果体区肿瘤的 35-50%。 (2)良性肿瘤,如:脑膜瘤,畸胎瘤。 (3)包膜完整的肿瘤。 (4)没有发生转移的恶性生殖细胞肿瘤 【并发症】 ● 感染。 ● 新发视野的缺损。 ● 硬膜外积液。 ● 小脑共济失调。 ● 注意事项:松果体位于上丘脑的后上方,以柄附于第三脑室顶的后部。上方为胼胝体的压部,两侧为丘脑。松果体后下方是四叠体池。大脑深静脉为此区域的主要障碍。 【实践经验】 ● 患者常常以脑积水,颅内压增高等临床表现入院,更有甚者为昏迷状态。入院后积极完善术前评估,行MRI T1和T2序列扫描,并进一步行头颅三维质子加权快速自旋回波序列(3D SPACE)观察中脑导水管的通畅情况。 ● 首先处理梗阻性脑积水:行内镜辅助下三脑室底造瘘及肿瘤活检术。 ● 根据病理结果确定下一步治疗方案:如果是生殖细胞瘤,则进行PEB化疗方案(P:顺铂,E:依托泊苷,B:博莱霉素)。一疗程为4周,一般需6-8个疗程。可根据病例类型和病人情况酌情进行放疗。 【推荐阅读】 [1] 贾建平,神经病学.第6版 北京:人民卫生出版社,2008:13-14. [2] Youssef A S, Keller J T, van Loveren H R. Novel application of computer-assisted cisternalendoscopy for the biopsy of pineal region tumors: Cadaveric study. Acta Neurochir (Wien) ,2007,149 (4): 399-406. [3]Regis J, Bouillot P, Rouby-Volot F, et al. Pineal region tumors and the role of stereotacticbiopsy: Review of the mortality, morbidity, and diagnostic rates in 370 cases. Neurosurgery, 1996, 39: 907-14.
张家墅 副主任医师 中国人民解放军总医院第一医学中心 神经外科3395人已读





